이러한 난치병의 치료 가능성이 열리고 있다. 발전하는 유전자가위 기술 덕분이다. 올해 스웨덴 왕립과학원 노벨위원회는 유전자가위 연구 선구자인 에마뉘엘 샤르팡티에 교수와 제니퍼 다우드나 교수를 공동 수상자로 선정하며 유전질환 치료 가능성을 인정했다. 올해초 미국의 바이오기업 에디타스메디신은 미국 오리건보건과학대 의대 교수 연구진과 선천성 유전병 환자를 치료하기 위한 임상시험에 돌입했다. 국내 업체인 툴젠도 희귀질환 샤르코마리투스병, 혈우병 등의 치료제 개발에 도전하는 등 상업적 도전도 이뤄지고 있다.
원하는 부위만 잘라 질환 치료
DNA는 생명체에 대한 모든 정보를 담고 있다. 아데닌(A), 티민(T), 시토신(C), 구아닌(G) 등 네 개의 염기로 구성돼 있다. 서로 쌍을 이뤄 순서를 만들고 3개의 염기를 조합해 코돈(Codon)으로 유전 정보를 저장하는데 단일 염기 하나만 잘못되어도 심각한 병을 유발할 수 있다. 낭성 섬유증, 겸상 적혈구 빈혈증이 특정 염기 하나가 잘못돼 발생하는 대표적인 사례다.
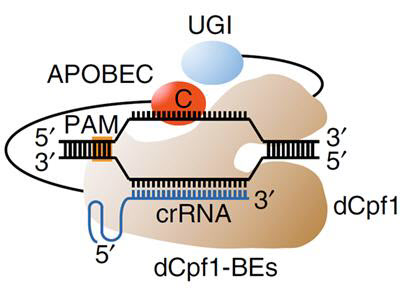
지금까지 유전자가위는 징크핑거 뉴클레이즈(Zinc finger nuclease), 탈렌(TALEN; transcription activator-like effector nuclease), Cas9/Cpf1 크리스퍼 유전자가위 순으로 개발돼 정확성과 효율성을 높여왔다.
특히 지난 2012년 유전자 교정 가능성이 제안된 크리스퍼 유전자가위기술에 대한 연구가 이뤄지며 빠르게 발전을 거듭하고 있다. 유전자가위 상용화의 가장 큰 관건은 몸속에 부작용 없이 안정적으로 유전자가위를 전달하고, 원하는 부위를 정확하게 자르는지 여부다. 탈렌의 경우 절반 정도의 정확성에 그쳤지만 크리스퍼 유전자가위 개량 기술이 개발되면서 정확성이 획기적으로 개선됐다. 지난해 개발된 ‘프라임 에디터’라는 시스템을 적용하면 이론적으로 유전질환을 일으키는 유전자 변이의 약 90%를 정상 유전자로 바꿀 수 있다.
|
유전자가위를 통한 치료 성공률도 높아지고 있다. 성공률을 높이려면 유전자가위를 잘 설계하고, 평가할 수 있어야 한다. 그동안 개별 유전자가위를 직접 검증해 이중 효율이 높은 유전자 가위를 찾아야 했다면 인공지능, 빅데이터 등의 신기술이 접목돼 빠르게 좋은 유전자가위를 선별할 수 있다. 김형범 연세대 의대 교수팀은 유전자 가위가 DNA에서 원하는 부위를 제대로 잘랐는지를 대량으로 측정하는 실험 방법을 개발하고, 인공지능 시뮬레이션 모델도 개발했다. 유전자가위 수만개를 한번에 평가하고, 측정 시간은 100배, 비용은 40분의 1 수준으로 절감했다. 직접 실험하지 않고 시뮬레이션을 통해 정확성 평가도 가능해졌다.
아직까지 제품화나 실질적 치료를 위해선 넘어야 할 부분도 있다. 임상시험을 통해 안전성과 정확성이 입증돼야 한다. 유전자가위를 잘 설계해야 하는 등 기술적 문제뿐 아니라 연구 분야와 치료목적 시술을 규제하고 있는 생명윤리법 개정과 사회적 논의가 이뤄질 필요도 있다. 김형범 연세대 의대 교수는 “효율이 더 높고, 정확한 유전자가위기술을 개발해야 한다”면서 “면역학적 부작용 없이 몸속에 효율적이고, 안정적으로 유전자가위를 활용할 기술 개발도 이뤄져야 한다”고 했다. 그는 “유전자가위는 유전성 질환으로 고통을 받는 환자들을 위한 기술”이라며 “기술이 발전하면서 사회적 논의와 실질적 활용도 이뤄질 것”이라고 덧붙였다.









![[포토] 원·달러 환율 오를까?](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24112900849t.jpg)
![[포토] 폭설 피해](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24112900576t.jpg)
![[포토] 주식시장 활성화 테스크포스-경제계 간담회](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24112900547t.jpg)
![[포토]최재해, '정치적 탄핵 매우 유감...자진 사퇴 생각 없다'](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24112900431t.jpg)
![[포토]'모두발언하는 이재명 대표'](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24112900370t.jpg)
![[포토]이데일리 퓨처스포럼 송년회 무대](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24112801622t.jpg)
![[포토]용산국제업무지구 개발계획 공동협약식에서 협약서 서명](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24112801123t.jpg)
![강 건너고 짐도 나르고…‘다재다능’ 이상이의 무한변신 차는[누구차]](https://image.edaily.co.kr/images/Photo/files/NP/S/2024/11/PS24113000161h.jpg)



